- 정책
- 제도・법률
병원계 초긴장 "선택진료제도 폐지 또는 대폭 축소"
영상진단과 마취, 검사 제외…"가산과 수가조정 손실 보전"

박양명 기자
기사입력: 2013-10-31 14:00:00
-
가
복지부가 선택진료제도 폐지 또는 대폭 축소 방안을 제시해 병원계의 거센 반발이 예상된다.

보건복지부 국민행복기획단은 31일 선택진료제도 개선안에 대한 의견수렴을 위해 서울 그랜드 컨벤션 센터에서 정책토론회를 개최한다.
지난 10일 상급병실료 개선안 정책 토론회에 이어 두번째다. 기획단이 만든 안의 발표는 서울의대 김윤 교수가 맡았다.
선택진료제는 병원급 이상에서 특정 의사를 선택해 진료를 받을 때 건강보험수가 이외의 추가적 비용을 환자가 전액 부담하는 비급여다.
검사, 영상진단, 마취, 진찰, 의학관리, 정신요법, 처치수술, 침구부항 등 8개 항목에 일정비율 추가비용이 붙는다.
기획단의 제안 "제도를 없애거나, 줄이거나"
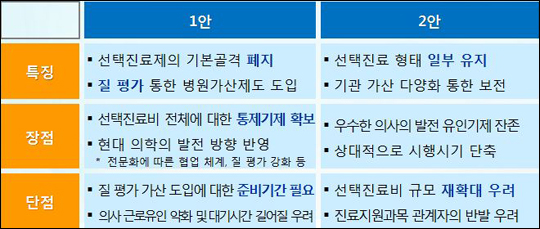
기획단은 ▲선택진료제도를 질 평가를 통한 병원 단위 가산제로 전환 ▲일부 선택진료비 부과항목 제외 및 선택의사 비율 축소를 통한 제도 축소 등 두가지 안을 제시했다. 기획단은 첫번째 안에 무게를 실었다.
첫번째 안은 선택진료제 자체를 폐지하고, 의료의 질 평가를 통해 기관단위 가산으로 병원 손실을 보전하는 것이다.
국민행복의료기획단의 선택진료제 개선안 장단점
김윤 교수는 "환자는 사실상 병원을 보고 선택한다. 현대 의학에서 의사 개인이 아닌 협업에 의한 의료서비스 제공의 중요성이 높아지고 있다"고 설명했다.
질 평가 영역으로는 효과성, 안전성, 환자 중심성 등을 꼽았다.
기획단은 첫번째 안의 단점으로 질 평가 가산도입에 대한 준비기간이 필요하고 의사 근로유인 약화 및 대기시간이 길어질 수 있다는 것을 꼽았다.
두번째 방안은 환자들이 부당하다고 느끼는 일부 선택진료비 부과항목을 제외하는 것이다. 제도 자체를 대폭 축소하는 안.
대표적으로 검사, 영상진단, 마취에 대한 선택진료비 부과를 제외하는 방법이 있다.
이와함께 선택의사 비율을 줄인다는 생각이다. 지정률을 병원별 80%에서 진료과목별 50% 이내로 축소 조정한다는 것.
병원 손실은 수술, 처치 등 일부 항목에 대한 수가를 조정하는 식으로 해서 보전을 한다는 복안이다.
손실보전을 위해 기관가산을 다양화하자는 제안도 나왔다.
의료기관 종별 필수기능 및 의료 전달체계 개선을 조건으로 기관가산을 적용하거나 공공성, 연구강화, 전문의료 등을 고려해서 가산을 다양화 한다는 것이다.
두번째 안의 단점으로는 선택진료비 규모 재확대, 진료지원과목 관계자의 반발이 있을 수 있다.
"제한된 선택과 과도한 환자부담이 문제"
기획단에 따르면 현재 선택진료는 전체 의료기관의 17%에서 실시하고 있다. 세부적으로 보면 상급종병은 100%, 종합병원은 41%, 병원은 12%에서 하고 있다.
선택진료비 규모
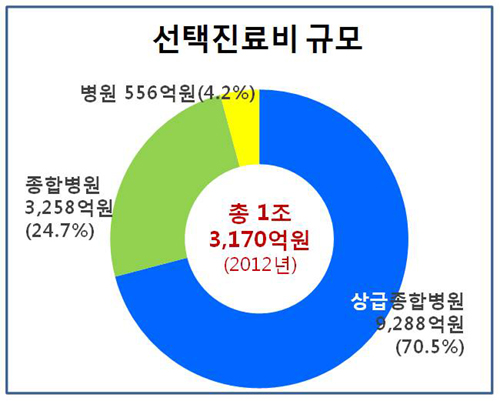
선택진료비 총 규모는 지난해 기준으로 약 1조 3170억원. 의료기관 수입의 약 6.5%에 해당한다. 선택진료비의 70%는 상급종병에서 발생하고 있었다.
병원급 이상을 찾은 환자 10명 중 4명은 선택진료를 이용하고 있었고, 그 비율은 상급병원으로 갈수록 늘었다.
특히 빅5 병원은 입원환자의 93.5%가 선택진료를 이용하고 있었다.
기획단은 선택진료제의 문제점으로 제한된 선택과 과도한 환자부담을 꼽았다.
환자가 의사를 선택하기 어려운 검사, 영상진단, 마취 등에도 선택진료를 적용하고 있다는 것.
김윤 교수는 "이들 항목은 선택진료의사 선정 위임 등으로 실제 선택하지 않거나 주치의가 임의로 선택하게 되는 상황도 발생한다"고 지적했다.
입원환자 비급여 비용의 24.4%를 차지할 정도로 환자부담이 크기 때문에 보장성 확대효과가 상쇄된다는 것도 또다른 문제점이다. 이러한 부담은 중증질환자일수록 증가한다.
이밖에 선택진료 의사의 질적 차이에 대한 객관적 근거가 약하다는 한계점도 나왔다.
기획단이 제시한 선택진료제 폐지와 범위 축소안은 영상의학과와 마취통증의학과, 병리과, 진단검사의학과 등을 중싱으로 병원계의 강한 반발이 예상된다.

지난 10일 상급병실료 개선안 정책 토론회에 이어 두번째다. 기획단이 만든 안의 발표는 서울의대 김윤 교수가 맡았다.
선택진료제는 병원급 이상에서 특정 의사를 선택해 진료를 받을 때 건강보험수가 이외의 추가적 비용을 환자가 전액 부담하는 비급여다.
검사, 영상진단, 마취, 진찰, 의학관리, 정신요법, 처치수술, 침구부항 등 8개 항목에 일정비율 추가비용이 붙는다.
기획단의 제안 "제도를 없애거나, 줄이거나"
기획단은 ▲선택진료제도를 질 평가를 통한 병원 단위 가산제로 전환 ▲일부 선택진료비 부과항목 제외 및 선택의사 비율 축소를 통한 제도 축소 등 두가지 안을 제시했다. 기획단은 첫번째 안에 무게를 실었다.
첫번째 안은 선택진료제 자체를 폐지하고, 의료의 질 평가를 통해 기관단위 가산으로 병원 손실을 보전하는 것이다.

질 평가 영역으로는 효과성, 안전성, 환자 중심성 등을 꼽았다.
기획단은 첫번째 안의 단점으로 질 평가 가산도입에 대한 준비기간이 필요하고 의사 근로유인 약화 및 대기시간이 길어질 수 있다는 것을 꼽았다.
두번째 방안은 환자들이 부당하다고 느끼는 일부 선택진료비 부과항목을 제외하는 것이다. 제도 자체를 대폭 축소하는 안.
대표적으로 검사, 영상진단, 마취에 대한 선택진료비 부과를 제외하는 방법이 있다.
이와함께 선택의사 비율을 줄인다는 생각이다. 지정률을 병원별 80%에서 진료과목별 50% 이내로 축소 조정한다는 것.
병원 손실은 수술, 처치 등 일부 항목에 대한 수가를 조정하는 식으로 해서 보전을 한다는 복안이다.
손실보전을 위해 기관가산을 다양화하자는 제안도 나왔다.
의료기관 종별 필수기능 및 의료 전달체계 개선을 조건으로 기관가산을 적용하거나 공공성, 연구강화, 전문의료 등을 고려해서 가산을 다양화 한다는 것이다.
두번째 안의 단점으로는 선택진료비 규모 재확대, 진료지원과목 관계자의 반발이 있을 수 있다.
"제한된 선택과 과도한 환자부담이 문제"
기획단에 따르면 현재 선택진료는 전체 의료기관의 17%에서 실시하고 있다. 세부적으로 보면 상급종병은 100%, 종합병원은 41%, 병원은 12%에서 하고 있다.

병원급 이상을 찾은 환자 10명 중 4명은 선택진료를 이용하고 있었고, 그 비율은 상급병원으로 갈수록 늘었다.
특히 빅5 병원은 입원환자의 93.5%가 선택진료를 이용하고 있었다.
기획단은 선택진료제의 문제점으로 제한된 선택과 과도한 환자부담을 꼽았다.
환자가 의사를 선택하기 어려운 검사, 영상진단, 마취 등에도 선택진료를 적용하고 있다는 것.
김윤 교수는 "이들 항목은 선택진료의사 선정 위임 등으로 실제 선택하지 않거나 주치의가 임의로 선택하게 되는 상황도 발생한다"고 지적했다.
입원환자 비급여 비용의 24.4%를 차지할 정도로 환자부담이 크기 때문에 보장성 확대효과가 상쇄된다는 것도 또다른 문제점이다. 이러한 부담은 중증질환자일수록 증가한다.
이밖에 선택진료 의사의 질적 차이에 대한 객관적 근거가 약하다는 한계점도 나왔다.
기획단이 제시한 선택진료제 폐지와 범위 축소안은 영상의학과와 마취통증의학과, 병리과, 진단검사의학과 등을 중싱으로 병원계의 강한 반발이 예상된다.

관련기사
- 상급병실료 개선 냉담…"환자쏠림 우선 해결" 박수 2013-10-11 06:55:09