- 정책
- 제도・법률
난임시술 연령제한 삭제…45세 이상만 선별급여 본인부담 50%
발행날짜: 2019-06-11 06:00:56
-
가
-
심평원, 실효성 논란에 보조생식술 새 급여기준 7월부터 시행
도영미 심사기준부장 "끊임없는 개선요구, 결국 옳다고 결론"
난임시술 급여화되면서 개선 필요성이 제기됐던 '보조생식술'에 대한 급여기준이 7월부터 확대된다.
제한됐던 급여 대상 연령을 폐지하는 동시에 난임시술 주요 항목들에 대한 급여횟수도 늘어난다.
본 사진은 기사의 이해를 돕기 위한 것으로 기사와 직접적 연관이 없습니다.
건강보험심사평가원은 지난 10일 서울사무소에서 '난임시술 의료기관' 설명회를 진행하고, 급여화 동시에 논란이 된 보조생식술 급여기준 확대 세부사항을 공개했다.
앞서 심평원은 보장성 강화 정책에 따라 2017년 10월부터 '인공수정 및 체외수정 등 보조생식술'로 대표되는 난임시술을 급여화로 전환, 수행 의료기관에 대한 질 개선을 유한 평가를 수행하고 있다.
그러나 급여화로 전환되자 급여대상 연령을 여성 만 44세 이하로 설정한 데다 급여횟수 또한 제한하면서 실효성이 없다는 비판이 제기된 바 있다. 40대 중반이 넘은 난임 여성들이 건강보험 적용을 받지 못하기 때문인 데다 시술 횟수 또한 생색내기에 그쳤다는 것이다.
실제로 심평원은 난임시술 급여화 전환 이 후 신선배아 4회, 동결배아 3회, 인공수정 3회로 고정해 운영해왔다.
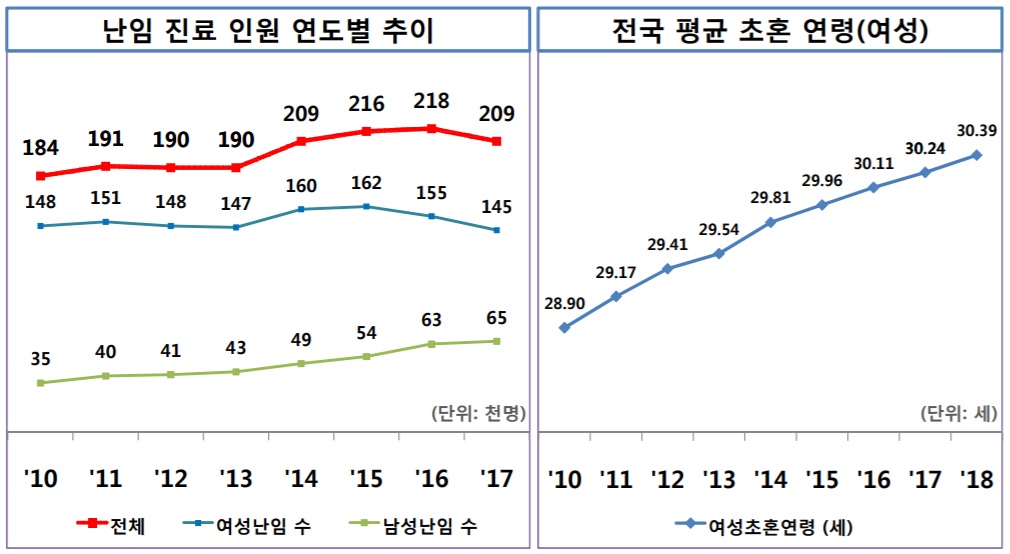
자료 출처 : 건강보험심사평가원
이에 심평원은 개선의견을 받아들여 7월부터 보조생식술 급여기준을 확대하면서 여성연령 만 44세 이하였던 급여 대상 연령을 폐지하는 한편, 만 45세 이상 산모의 경우 선별급여를 적용, 본인부담률 50%가 적용된다.
마찬가지로 급여 횟수도 신선배아는 7회, 동결배아는 3회, 인공수정은 5회로 급여가 확대된다.
다만, 급여 횟수도 선별급여를 적용하면서 신선배아는 4회 초과 시, 동결배아와 인공수정은 3회 초과 시 50% 본인부담율이 적용된다.
더불어 심평원은 난자채취를 시도했으나 공난포만 채취돼 시술이 중단된 경우, 시술 횟수는 차감하지 않으며 난자채취 비용은 7월부터 본임부담율을 30%로 적용한다는 계획이다.
여기서 공난포는 난자가 하나도 채취되지 않은 경우를 의미하며, 채취된 난자의 질이 좋지 않은 경우는 해당되지 않는다.
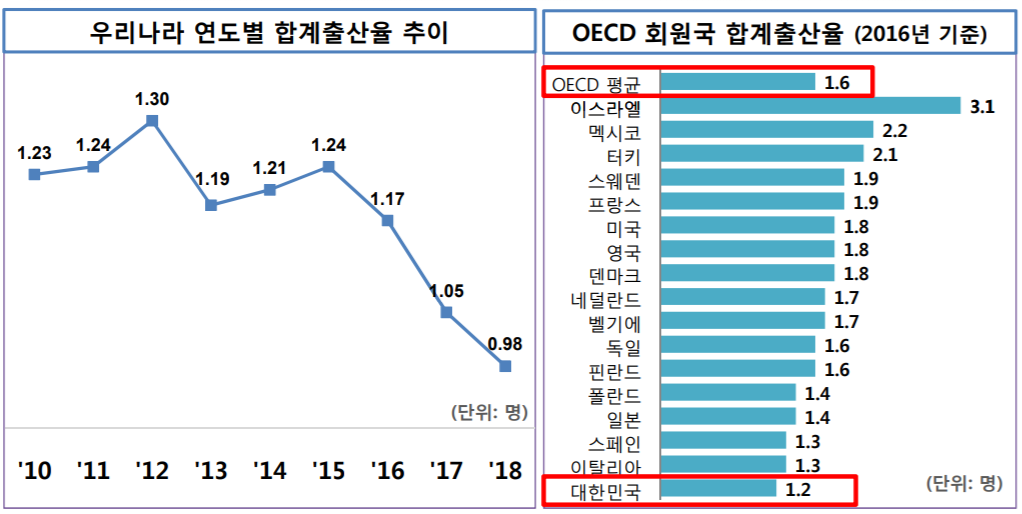
자료 출처 : 건강보험심사평가원
이외 보조생식술과 관련해 발생하는 마취료와 약제비 등에 대해서는 본인부담률 30%로 적용되며, 과배란유도제 투여 시 비급여인 경우 시술 과정 진행 중 급여확대 시기인 7월이 되더라도 해당 보조생식술 진료기간은 비급여로 적용된다.
심평원 심사기준부 도영미 부장은 "난임시술은 급여기준을 설정할 때부터도 단일 의료행위 항목으로는 재정소요액이 상당히 컸다"며 "연령과 시술횟수를 제한했는데, 급여화 이 후 끊임없이 급여기준을 개선하는 요구들이 있었다"고 설명했다.
그는 "급여화 논의 과정에서 45세 이 후 임에도 불구하고 임신과 출산 지원의 요구가 있었으며, 최종적으로 그들의 요구를 들어주는 것이 옳다는 결론이 도출됐다"며 "다만, 논의 과정에서 기존 필수 급여가 아닌 선별 급여로 적용키로 결정했다"고 덧붙였다.
제한됐던 급여 대상 연령을 폐지하는 동시에 난임시술 주요 항목들에 대한 급여횟수도 늘어난다.

앞서 심평원은 보장성 강화 정책에 따라 2017년 10월부터 '인공수정 및 체외수정 등 보조생식술'로 대표되는 난임시술을 급여화로 전환, 수행 의료기관에 대한 질 개선을 유한 평가를 수행하고 있다.
그러나 급여화로 전환되자 급여대상 연령을 여성 만 44세 이하로 설정한 데다 급여횟수 또한 제한하면서 실효성이 없다는 비판이 제기된 바 있다. 40대 중반이 넘은 난임 여성들이 건강보험 적용을 받지 못하기 때문인 데다 시술 횟수 또한 생색내기에 그쳤다는 것이다.
실제로 심평원은 난임시술 급여화 전환 이 후 신선배아 4회, 동결배아 3회, 인공수정 3회로 고정해 운영해왔다.

마찬가지로 급여 횟수도 신선배아는 7회, 동결배아는 3회, 인공수정은 5회로 급여가 확대된다.
다만, 급여 횟수도 선별급여를 적용하면서 신선배아는 4회 초과 시, 동결배아와 인공수정은 3회 초과 시 50% 본인부담율이 적용된다.
더불어 심평원은 난자채취를 시도했으나 공난포만 채취돼 시술이 중단된 경우, 시술 횟수는 차감하지 않으며 난자채취 비용은 7월부터 본임부담율을 30%로 적용한다는 계획이다.
여기서 공난포는 난자가 하나도 채취되지 않은 경우를 의미하며, 채취된 난자의 질이 좋지 않은 경우는 해당되지 않는다.

심평원 심사기준부 도영미 부장은 "난임시술은 급여기준을 설정할 때부터도 단일 의료행위 항목으로는 재정소요액이 상당히 컸다"며 "연령과 시술횟수를 제한했는데, 급여화 이 후 끊임없이 급여기준을 개선하는 요구들이 있었다"고 설명했다.
그는 "급여화 논의 과정에서 45세 이 후 임에도 불구하고 임신과 출산 지원의 요구가 있었으며, 최종적으로 그들의 요구를 들어주는 것이 옳다는 결론이 도출됐다"며 "다만, 논의 과정에서 기존 필수 급여가 아닌 선별 급여로 적용키로 결정했다"고 덧붙였다.
관련기사
- 복지부 내년 예산 72조 확정…중소병원 지원 전액 삭감 2018-12-09 13:50:42
- 김명연 의원 "난임시술 신생아 5년간 10만명 넘었다" 2018-10-11 09:21:48
- "한방난임치료 유효성 있나, 없나" 의-한 신경전 팽팽 2018-08-30 12:00:59
- 난임시술 평가 제도화 앞두고 비급여건까지 직접 확인 2018-07-13 06:00:55
- "한방난임치료 제도권으로? 통계적 의미는 있고?" 2018-07-12 06:00:57