- 병·의원
- 대학병원
국감 도마위 오른 혈액수급난…'수혈 적정성 평가' 급물살
발행날짜: 2019-10-23 05:45:59
-
가
-
심평원 서면답변 통해 가이드라인 확산 방안 의지 밝혀
일선 중소병원들 "혈액 준비없인 불안해서 수술 못해"
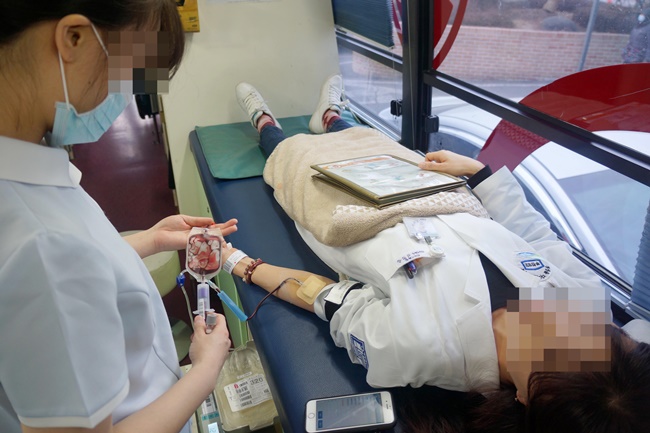
최근 혈액수급난 논란을 계기로 근본적인 '수혈' 정책 논의가 급물살을 타고 있다.
현재 혈액수급난의 근본적인 대책으로 정부가 추진 중인 방안은 수혈 적정성평가와 더불어 현재 의료현장에선 유명무실한 '수혈 가이드라인' 적용 활성화.
특히 지난 21일 보건복지위 국정감사에서 고대안암병원 박종훈 병원장(정형외과)이 국내 수혈정책의 한계와 개선해야할 방향을 제시하면서 정부가 추진 중인 '수혈 적정성 평가'와 '수혈 가이드라인' 활성화에 속도를 더할 것으로 보인다.
심평원은 22일 보건복지위에 제출한 국정감사 서면질의 답변서를 통해 "혈액관리 필요성에 대해 심각하게 생각하고 있다"며 "수혈 적정성평가 추진을 위해 노력하겠다"고 밝혔다.
이어 "수혈 가이드라인 본평가와 관련해 인력확충에 어려움이 있지만 관련 부처와 협의해 차질없이 본평가를 추진할 수 있도록 하겠다"고 답했다.
또한 복지위 유재중 의원이 수혈 가이드라인 확산을 위한 의료기관 평가·지정에 포함할 수 있는 방안 마련을 당부한 것과 관련해서도 추진 의지를 밝혔다.
심평원은 "2020년 본평가 도입을 추진해 평가결과를 산출하고 각 의료기관의 적극적인 노력을 유도할 수 있는 평가결과 활용방안을 유관기관과 협의하겠다"고 답했다.
최근 혈액수급난 이슈가 국정감사에서까지 다뤄지면서 근본적인 대책 논의에 드라이브가 걸린 셈이다.
국감발 문제제기로 정부는 근본적인 대안 마련에 나서고 있지만 의료현장에선 "취지는 공감하지만 선결과제가 있다"는 입장이다.
실제로 지난 22일 보건복지부는 대한병원협회 대회의실에서 혈액사용 적정관리를 위한 실무자 간담회를 열고 논의를 진행했지만 의료현장의 어려움만 공유한 채 마무리 됐다.
회의를 주도한 복지부 관계자는 "혈액 수급난의 근본적인 대책을 추진할 계획이긴 한데 쉽지 않는 부분도 있을 것 같다"고 말했다.
이와 관련 A척추관절 전문병원장은 "의료진 입장에서도 수혈 이외 다른 방안이 있다면 긍정적이라고 본다. 문제는 혈액을 준비하지 않았을 때 문제가 생기면 법적인 책임에서 벗어날 수 없다는 사실"이라고 말했다.
혈액 대신 자가수혈이나 혈소판, 혈장 등 혈액 대체재를 활용하는 방법 등이 있지만 만약을 대비해 혈액을 준비하지 않을 수 없다는 게 그의 설명이다. 즉, 수혈 가이드라인이 있어도 현실적으로 혈액을 준비해둘 수 밖에 없다는 얘기다.
그는 "의료진과 회의를 통해 혈액을 대체할 수 있는 방안을 논의했지만 의사들이 혈액이 준비안된 상태에서는 불안해서 수술할 수 없다고 하더라"고 전했다.
또 다른 중소병원장은 혈액 이외 자가수혈이나 혈소판, 혈장 등 혈액 대체재를 활용하는 방안을 활성화하는 것에 대한 정책적인 유인책을 거론했다.
그는 "수혈 대신 수술 전에 철분제나 조혈제를 맞는 등 준비를 할 순 있는데 일단 급여적용이 안되기 때문에 환자를 설득하는데 어려움이 있다"며 "이에 따른 인센티브 요인도 없어 의료진들의 참여를 이끌 수 있을지 의문"이라고 했다.
이에 대해 국감에서 수혈 정책 필요성을 제기한 박종훈 병원장은 "가이드라인만 그대로 적용하더라도 40~50%의 수혈은 줄일 수 있다"며 "미국의 경우 가이드라인 활성화로 이같은 성과를 냈는데 한국은 적정성 평가까지 실시하면 더 효과를 낼 수 있을 것"이라고 내다봤다.
그는 이어 "수혈 처방은 의사에 따라 동일한 질환을 두고도 10배이상 차이가 날 정도 격차가 크다"며 "가이드라인 활성화와 적정성 평가를 통해 그 갭(GAP)을 줄여야한다"고 거듭 강조했다.
현재 혈액수급난의 근본적인 대책으로 정부가 추진 중인 방안은 수혈 적정성평가와 더불어 현재 의료현장에선 유명무실한 '수혈 가이드라인' 적용 활성화.
특히 지난 21일 보건복지위 국정감사에서 고대안암병원 박종훈 병원장(정형외과)이 국내 수혈정책의 한계와 개선해야할 방향을 제시하면서 정부가 추진 중인 '수혈 적정성 평가'와 '수혈 가이드라인' 활성화에 속도를 더할 것으로 보인다.

이어 "수혈 가이드라인 본평가와 관련해 인력확충에 어려움이 있지만 관련 부처와 협의해 차질없이 본평가를 추진할 수 있도록 하겠다"고 답했다.
또한 복지위 유재중 의원이 수혈 가이드라인 확산을 위한 의료기관 평가·지정에 포함할 수 있는 방안 마련을 당부한 것과 관련해서도 추진 의지를 밝혔다.
심평원은 "2020년 본평가 도입을 추진해 평가결과를 산출하고 각 의료기관의 적극적인 노력을 유도할 수 있는 평가결과 활용방안을 유관기관과 협의하겠다"고 답했다.
최근 혈액수급난 이슈가 국정감사에서까지 다뤄지면서 근본적인 대책 논의에 드라이브가 걸린 셈이다.
국감발 문제제기로 정부는 근본적인 대안 마련에 나서고 있지만 의료현장에선 "취지는 공감하지만 선결과제가 있다"는 입장이다.
실제로 지난 22일 보건복지부는 대한병원협회 대회의실에서 혈액사용 적정관리를 위한 실무자 간담회를 열고 논의를 진행했지만 의료현장의 어려움만 공유한 채 마무리 됐다.
회의를 주도한 복지부 관계자는 "혈액 수급난의 근본적인 대책을 추진할 계획이긴 한데 쉽지 않는 부분도 있을 것 같다"고 말했다.
이와 관련 A척추관절 전문병원장은 "의료진 입장에서도 수혈 이외 다른 방안이 있다면 긍정적이라고 본다. 문제는 혈액을 준비하지 않았을 때 문제가 생기면 법적인 책임에서 벗어날 수 없다는 사실"이라고 말했다.
혈액 대신 자가수혈이나 혈소판, 혈장 등 혈액 대체재를 활용하는 방법 등이 있지만 만약을 대비해 혈액을 준비하지 않을 수 없다는 게 그의 설명이다. 즉, 수혈 가이드라인이 있어도 현실적으로 혈액을 준비해둘 수 밖에 없다는 얘기다.
그는 "의료진과 회의를 통해 혈액을 대체할 수 있는 방안을 논의했지만 의사들이 혈액이 준비안된 상태에서는 불안해서 수술할 수 없다고 하더라"고 전했다.
또 다른 중소병원장은 혈액 이외 자가수혈이나 혈소판, 혈장 등 혈액 대체재를 활용하는 방안을 활성화하는 것에 대한 정책적인 유인책을 거론했다.
그는 "수혈 대신 수술 전에 철분제나 조혈제를 맞는 등 준비를 할 순 있는데 일단 급여적용이 안되기 때문에 환자를 설득하는데 어려움이 있다"며 "이에 따른 인센티브 요인도 없어 의료진들의 참여를 이끌 수 있을지 의문"이라고 했다.
이에 대해 국감에서 수혈 정책 필요성을 제기한 박종훈 병원장은 "가이드라인만 그대로 적용하더라도 40~50%의 수혈은 줄일 수 있다"며 "미국의 경우 가이드라인 활성화로 이같은 성과를 냈는데 한국은 적정성 평가까지 실시하면 더 효과를 낼 수 있을 것"이라고 내다봤다.
그는 이어 "수혈 처방은 의사에 따라 동일한 질환을 두고도 10배이상 차이가 날 정도 격차가 크다"며 "가이드라인 활성화와 적정성 평가를 통해 그 갭(GAP)을 줄여야한다"고 거듭 강조했다.