로그인을 하시면 메디칼타임즈의
로그인을 하시면 메디칼타임즈의다양한 연관서비스를 이용하실 수 있습니다. 가입 시 등록한 정보를 입력해주세요.
 개인정보 보호를 위한 비밀번호 변경안내
주기적인 비밀번호 변경으로 개인정보를 지켜주세요.
개인정보 보호를 위한 비밀번호 변경안내
주기적인 비밀번호 변경으로 개인정보를 지켜주세요.안전한 개인정보 보호를 위해 3개월마다 비밀번호를 변경해주세요. ※ 비밀번호는 마이페이지에서도 변경 가능합니다.
국산 1호 CAR-T '림카토' 허가…관건은 '건보 급여' 속도전
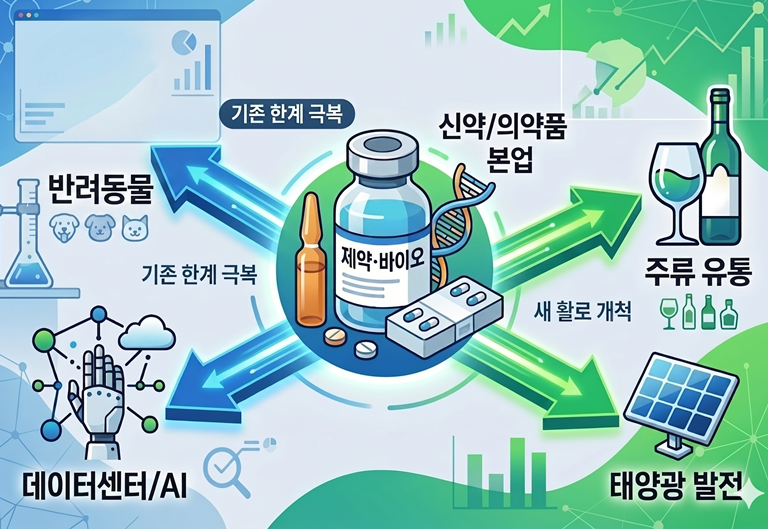
의약품으로는 한계...동물사업 확장 주류까지 손대는 제약사
펄펄 나는 치과용 의료기기…덴티스 영업이익만 300% 껑충
수출 비중 77% 돌파한 원텍…소모품 매출까지 성장 견인
유한양행 '렉라자' 유럽 상업화로 마일스톤 3천만 달러 수령
GC녹십자의료재단 '인증취소' 제동…수탁기관 관리 강화되나
메타가 만난 사람들

인터뷰
100만명 건강 정보 하반기 공개..."정밀의료 초석될 것"
기획연재

기획연재
같은 혈당인데 환자마다 위험 달라…'평균의 오류' 깬 CGM
토막기사
- 전체
- 정책
- 병원
- 제약
- 의료기기
- 학술
- 전체
- 정책
- 병원
- 제약
- 의료기기
- 학술
- 서울성모-성빈센트, 소아전문응급의료센터 2개소 추가 지정
- 듀켐바이오, 올해 1분기 영업이익 87.5% 급증…"CDMO 진출 본격 채비"
- 국내 직판 강화한 파인메딕스…상급병원 힙입어 매출 상승
- 새 집행부 맞은 치협…조직 개편 통해 회무 동력 강화
- 뷰웍스, 정지영상 디텍터 5종 유럽 CE MDR 추가 획득
- 한국머크, '방광암 인식의 달' 사내 캠페인 개최
- 신약 임상3상 자금난 해소…1500억원 특화펀드 운용사 모집
- 필수의료 배상보험 지원 확대…소아·응급 전문의 포함
- 신약 등 의료제품 허가·심사 혁신방안 마련·의견수렴
- 식약처, 의료기기법 개정안 등 소관 법률 국회 본회의 통과
- 레테브모·폴라이비, 약평위 통과…리브리반트는 '재심의'
- 심평원 '대장암 자율형 분석심사' 참여 의료기관 공모
- 서울성모-성빈센트, 소아전문응급의료센터 2개소 추가 지정
- 새 집행부 맞은 치협…조직 개편 통해 회무 동력 강화
- 병원 간무사 채용할수록 손해…현장 "제도 역설 해결하라"
- 국립암센터, 일반 병동 전체 간호간병통합서비스 전환
- 양산부산대병원, 우즈벡 국립아동병원 초청연수 사업 완료
- 화순전남대병원, 장애인과 함께하는 건강강좌 개최
- 듀켐바이오, 올해 1분기 영업이익 87.5% 급증…"CDMO 진출 본격 채비"
- 한국머크, '방광암 인식의 달' 사내 캠페인 개최
- 시지바이오, 체험형 교육으로 현장 적용 역량 강화
- 알테오젠, '키트루다 SC' 특허 장벽 넘었다…할로자임 무효판정
- HK이노엔 블록버스터 신약 케이캡, 원외처방 1위 등극
- 대원제약, 모발 및 피부 건강 돕는 3중 기능성 '모발콜라겐 3X' 출시
MEDI ACADEMY
- Medi Insight
- MD Column
- M-Report
- Medi Insight
- MD Column
- M-Report
많이 읽은 뉴스
알립니다
심사 청구 사례더보기 +
- 봉합사 청구 누락 사례(5편) 2026.04.16
- 퇴장방지의약품 청구 누락(4편) 2026.04.16
- 진정내시경 환자관리료 누락사례(3편) 2026.04.16
- 수술실 환자 안전관리료 누락사례 3가지(2편) 2026.04.16
- 가루약 조제료 산정누락 사례(1편) 2026.04.16